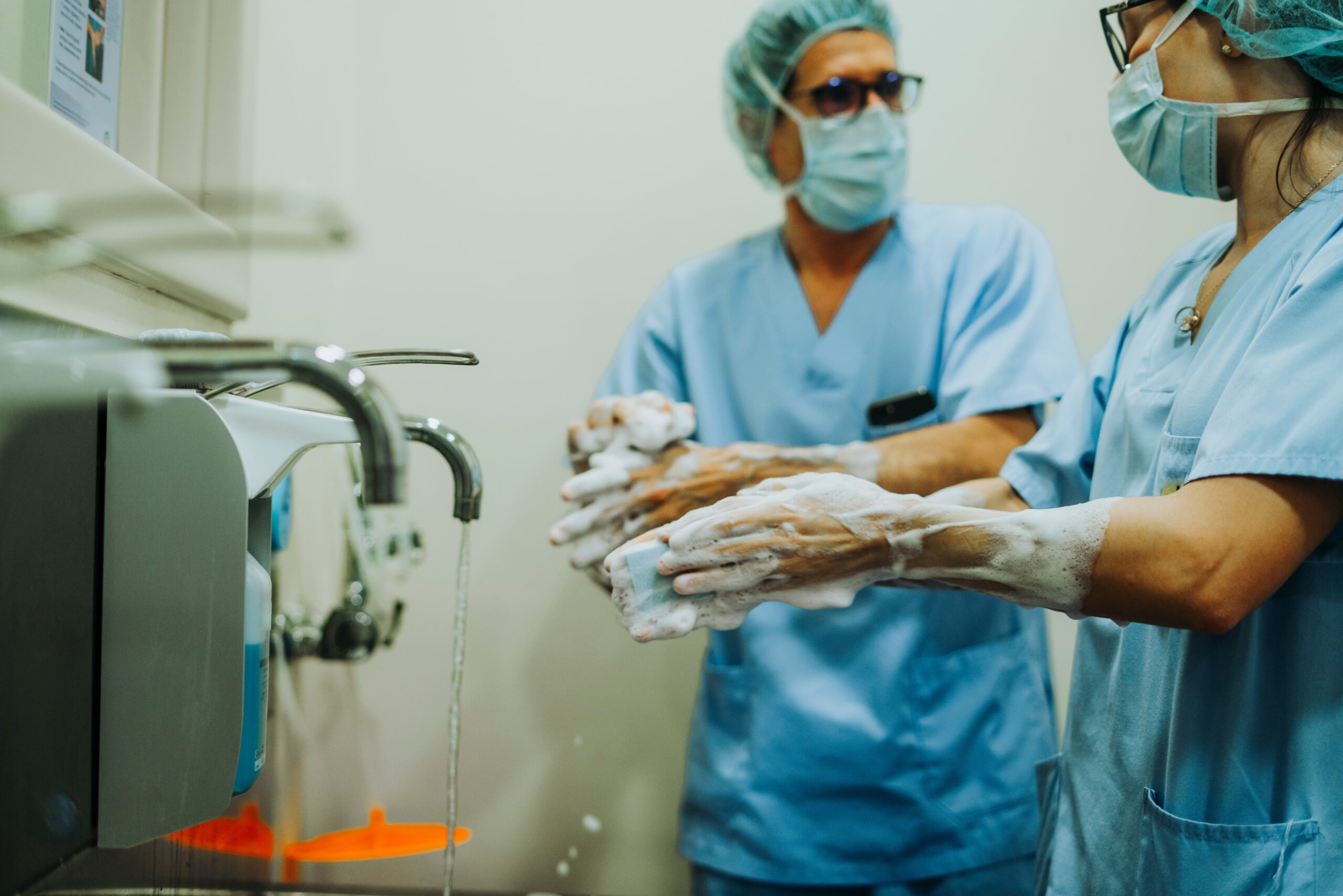
Sobald der Patient die tierärztliche Praxis betritt, steigt das Risiko für eine Kontamination. Um bei chirurgischen Eingriffen Infektionen an der Operationsstelle (SSI) wirksam vorzubeugen, ist ein aseptischer OP-Bereich unentbehrlich.
Ein zentrales Ziel in der Prävention postoperativer Wundinfektionen besteht darin, die Kontamination der Operationsstelle durch Mikroorganismen zu reduzieren. Diese können vom Patienten selbst, vom Operationsteam, aus dem OP-Raum oder von eingesetzten Instrumenten stammen. Im OP-Bereich sollten all diese Einflussfaktoren gezielt überwacht werden.
Was sind postoperative Wundinfektionen?
SSI sind eine Form nosokomialer Infektionen (HAI), d. h. Infektionen, die im Zusammenhang mit einer medizinischen Maßnahme stehen. Sie können oberflächlich sein und lediglich die Haut betreffen. In schwerwiegenderen Fällen sind auch tieferliegende Gewebe, Organe oder Implantate betroffen.
SSI können oberflächliche Infektionen sein und lediglich die Haut betreffen. In schwerwiegenderen Fällen sind auch tieferliegende Gewebe, Organe oder Implantate betroffen.
SSI entwickeln sich in oberflächlichem Gewebe in der Regel innerhalb von 30 Tagen nach einer Operation; bei Implantaten können Infektionen auch tiefer liegende Gewebe betreffen und die Anzeichen werden möglicherweise erst mehrere Monate später sichtbar (NICE, 2008). SSI stellen eine wirtschaftliche Belastung für die Praxis und den Tierbesitzer dar, da häufig zusätzliche Besuche, längere Klinikaufenthalte sowie weitere Therapien, Operationen und Diagnoseverfahren erforderlich sein können (Nicoll et al., 2014).
Auch wenn es keine einheitlichen Richtlinien zur Erfassung postoperativer Wundinfektionen gibt, wurden bei 0,8–18,1 % der chirurgischen Patienten von SSI berichtet (Garcia Stickney und Thieman Mankin, 2018), was auf ein erhebliches Risiko für tiermedizinische Patienten hinweist.
Wie lässt sich das Risiko für SSI minimieren?
Kontaminationen entstehen durch endogene Quellen (z. B. mikrobielle Flora des Patienten) oder, seltener, durch exogene Quellen (Kontamination des Operationsfeldes, einschließlich des Operationsteams, der Instrumente und der Ausrüstung). Die Vorbereitung des OP-Bereichs und des Patienten sowie die Anwendung standardisierter Protokolle für das Wundmanagement wirken sich daher direkt auf das Risiko für SSI aus.
Die Kontamination einer chirurgischen Wunde durch endogene oder exogene Flora kann zu einer bakteriellen Besiedlung der Wunde führen. In der Regel ist der Patient die Hauptquelle für die beteiligten Erreger (Dohmen, 2006). Neben der Exposition der offenen Wunde gegenüber Bakterien steigt das Risiko für SSI auch mit der Dauer des Eingriffs, der Anzahl der im OP anwesenden Personen sowie bereits kontaminierten Operationswunden (Eugster et al., 2004).
Zur Aufrechterhaltung der Asepsis sollte jeder Eingriff nach seinem Kontaminationsgrad klassifiziert werden.
Die Art des chirurgischen Eingriffs beeinflusst die erforderlichen Maßnahmen zur Infektionsprävention. Zur Aufrechterhaltung der Asepsis sollte jeder Eingriff nach seinem Kontaminationsgrad klassifiziert und die OP-Abläufe darauf abgestimmt werden. So lässt sich das Risiko einer Kontamination effektiv reduzieren.
Chirurgische Checklisten
Checklisten sind ein wichtiges Instrument, um die Patientenmorbidität und -mortalität zu reduzieren. Sie enthalten relevante Aufgaben, die für die Durchführung eines bestimmten Eingriffs entscheidend sind.
Chirurgische Checklisten dienen dazu, potenzielle Risiken bereits vor der Operation zu identifizieren und geeignete Maßnahmen zur Risikominimierung für Patienten und Personal festzulegen und umzusetzen (Mayer und Shepard, 2016). Gleichzeitig verbessern chirurgische Sicherheitschecklisten die Teamkommunikation und unterstützen standardisierte Abläufe im OP, was zu einer Verbesserung der Versorgungsqualität führt.
Chirurgische Sicherheitschecklisten verbessern die Teamkommunikation und unterstützen standardisierte Abläufe im OP, was zu einer Verbesserung der Versorgungsqualität führt.
In der Humanmedizin wurde 2009 der Leitfaden „Safe Surgery Saves Lives“ (SSSL) entwickelt. Nach Einführung der Checkliste zeigte sich ein Rückgang der Patientensterblichkeit von 1,5 auf 0,8 %.
Vorbereitung des Patienten
Die präoperative Hautvorbereitung dient dazu, transiente Mikroorganismen möglichst gewebeschonend von der Haut zu entfernen und die verbleibende Keimzahl rasch auf ein möglichst niedriges Niveau zu senken (Fossum, 2018). Auch wenn es nicht möglich ist, die Haut vollständig steril zu machen, besteht das Ziel darin, die Operationsstelle vor dem Eingriff bestmöglich von Mikroorganismen zu befreien.
Die Haut wird sowohl durch mechanische als auch durch chemische Maßnahmen vorbereitet. Bei der mechanischen Reinigung werden durch Reibung oberflächliche Verunreinigungen und Mikroorganismen entfernt. Zudem erleichtert sie das Eindringen antiseptischer Lösungen in tiefere Hautschichten, in denen sich ebenfalls Mikroorganismen befinden können. Chemische Maßnahmen zielen darauf ab, Mikroorganismen abzutöten und ein erneutes mikrobielles Wachstum („Rebound-Wachstum“) nach der Hautdesinfektion zu verhindern.
Es gibt zahlreiche Methoden und Techniken zur Hautvorbereitung, die in der tierärztlichen Praxis eingesetzt werden. Standardisierte Abläufe sollten evidenzbasiert sein. Studien legen nahe, dass die meisten Praxen ihre Protokolle zur Hautvorbereitung noch verbessern können (Evans et al., 2009).
OP-Management
Tierärztliche Operationsbereiche können sich je nach Gebäudestruktur deutlich unterscheiden. Grundsätzlich sollte die bauliche Planung eines Operationssaals unter Berücksichtigung von Aspekten der Biosicherheit erfolgen. Die zugehörigen Funktionsräume sollten idealerweise im hinteren Bereich der Praxis bzw. des Gebäudes liegen, damit der OP-Bereich nicht als Durchgangszone genutzt wird.
Es gibt zahlreiche Hinweise darauf, dass eine gute Händehygiene, sterile Handschuhe sowie eine sorgfältige Desinfektion des Operationsfeldes das Risiko für SSI deutlich reduzieren. Für OP-Kleidung ist die Studienlage hingegen weniger eindeutig. OP-Kleidung soll grundsätzlich als Barriere dienen, um den Patienten vor Mikroorganismen zu schützen, die von der Haut oder den Haaren des OP-Personals in die Umgebung abgegeben werden können. Gleichzeitig schützt die Kleidung auch das OP-Team vor potenziellen Kontaminationen aus der Umgebung.
Das National Institute for Health and Care Excellence (NICE, 2008) empfiehlt, dass das gesamte OP-Personal in allen Bereichen, in denen chirurgische Eingriffe stattfinden, spezielle, nicht sterile OP-Kleidung trägt. Dies soll zur Disziplin im OP-Bereich beitragen und das Risiko für SSI reduzieren. Trotz begrenzter Evidenz zur optimalen Wahl der OP-Kleidung, kann das Tragen speziell gewaschener, unsteriler OP-Kleidung die Einhaltung von OP-Standards verbessern und das Risiko von Wundinfektionen verringern.
Chirurgisches Vorgehen
Aseptische Maßnahmen umfassen alle Schritte, die unmittelbar vor oder während eines chirurgischen Eingriffs ergriffen werden, um Infektionen zu verhindern. Dazu gehören die Händehygiene und chirurgische Händedesinfektion, das Tragen steriler Handschuhe und Kittel, die Vorbereitung der Haut, das Anlegen eines sterilen OP-Feldes, der bestimmungsgemäße Gebrauch von Antibiotika sowie eine sorgfältige Operationstechnik.
Die Dauer des Eingriffs sollte stets so kurz wie möglich gehalten werden, da Studien darauf hinweisen, dass sich die Infektionsrate mit jeder Stunde Operationsdauer ungefähr verdoppelt.
Einer der größten Faktoren für die postoperative Infektionsrate ist die Zeit, insbesondere die Gesamtdauer der Anästhesie. Die Dauer des Eingriffs sollte stets so kurz wie möglich gehalten werden, da Studien darauf hinweisen, dass sich die Infektionsrate mit jeder Stunde Operationsdauer ungefähr verdoppelt (Brown et al., 1997; Espinel-Rupérez et al., 2019). Eine längere Operationsdauer erhöht das Risiko für SSI bei einer Vielzahl chirurgischer Verfahren (Cheng et al., 2017).
Umsetzung von Maßnahmen zur Infektionsprävention
Weiterbildungen, praktische Übungen sowie die Einbindung des gesamten Teams sind zentrale Faktoren, um Maßnahmen zur Infektionsprävention erfolgreich umzusetzen. Studien zeigen, dass die Zahl nosokomialer Infektionen nach Einführung strukturierter Schulungsprogramme sinkt (Lobo et al., 2005).
Schulungen zur Infektionsprävention sollten grundlegende Prinzipien, evidenzbasierte Protokolle sowie Maßnahmen zur Überprüfung der Einhaltung durch das Personal umfassen. Die Einhaltung von Vorkehrungen kann beispielsweise durch regelmäßige Qualitätskontrollen oder Tests überprüft werden (Ruis et al., 2016).
Schulungen zur Infektionsprävention sollten grundlegende Prinzipien, evidenzbasierte Protokolle sowie Maßnahmen zur Überprüfung der Einhaltung durch das Personal umfassen. Die Einhaltung kann beispielsweise durch regelmäßige Qualitätskontrollen oder Tests überprüft werden.
Ein klinisches Audit (Überprüfung interner Abläufe) ist ein wertvolles Instrument, um die Wirksamkeit und die Einhaltung von Richtlinien zur Infektionsprävention zu überprüfen. Dabei kann es sich beispielsweise um die postoperative Kontrolle von Operationswunden oder um regelmäßige Abstrichuntersuchungen in kritischen Bereichen der Umgebung handeln.
Ein Audit kann helfen, die Häufigkeit postoperativer Infektionen zu beurteilen und Infektionsausbrüche frühzeitig zu erkennen. Zudem ermöglicht es der Praxis, mögliche Ursachen bestimmten Abläufen oder Routinen zuzuordnen, sodass gezielte Maßnahmen ergriffen werden können – ohne dabei eine schuldzuweisende Haltung einzunehmen.
Zusammenfassung
Infektionen an der Operationsstelle gehören zu den häufigsten Ursachen für Erkrankungen bei chirurgischen Patienten. Die konsequente Umsetzung von Maßnahmen zur Infektionsprävention sowie eine effektive Reinigung der Umgebung, eine sorgfältige Patientenvorbereitung und ein strukturiertes chirurgisches Vorgehen sind daher entscheidend, um SSI zu vermeiden.
Referenzen (zum Vergrößern anklicken)
Emma Gerrard, DipAVN (SA), DipHE, CVN, BSc (Hons), CVN, RVN, RAMA, qualified in 2005 from Myerscough College, Preston. She is currently a BScVN online tutor and the theatre practice, surgical nursing and emergency and critical care module leader at the College of Animal Welfare. Emma has worked in mixed, small and emergency and critical care practice but worked most recently as a lead and specialist theatre registered veterinary nurse at a not-for-profit veterinary practice. Emma is a companion and farm animal RAMA (SQP), BSAVA committee member and tutor for ONCORE.